آسیب های اعصاب محیطی

اعصاب محیطی (peripheral nerves)، اتصال بین مغز و نخاع و بقیه بدن هستند. اعصاب محیطی شکننده هستند و به آسانی آسیب می بینند.
یک آسیب عصبی می تواند بر توانایی مغز برای برقراری ارتباط با ماهیچه ها و اندام ها اثر بگذارد. آسیب به اعصاب محیطی، نوروپاتی محیطی نامیده می شود.
کشیده شدن یا فشار آوردن بر روی یک عصب می تواند منجر به آسیب شود. اعصاب همچنین ممکن است در نتیجه ی عارضه های دیگر که بر اعصاب اثر می گذارد، مانند دیابت یا سندروم گیلن باره دچار آسیب شوند.
در سندروم تونل کارپال، فشار بر روی عصب میانی موجود در مچ منجر به آسیب می شود. یا ممکن است اعصاب طی یک تصادف له شوند، بریده شوند یا آسیب ببینند.
آسیب های اعصاب محیطی ممکن است خفیف یا شدید باشد. اعصاب از فیبرهایی به نام آکسون ساخته شده اند، که با بافت هایی که مانند عایق عمل می کنند، احاطه شده اند.
گاهی اوقات در آسیب اعصاب محیطی، یا فیبرها یا لایه عایق آسیب می بینند. این آسیب ها احتمال بهبود بیشتری دارند.
در آسیب های شدیدتر اعصاب محیطی، هم فیبرها و هم عایق آسیب می بینند، و ممکن است عصب کاملا بریده شود.
این گونه از آسیب ها به سختی درمان می شوند و ممکن است بهبود امکان پذیر نباشد.
برای مثال، اگر احساس خارش یا بی حسی دارید یا در پا، بازو، شانه یا دست احساس ضعف می کنید، ممکن است یکی یا بیشتر از اعصاب در یک تصادف آسیب دیده باشد.
همچنین ممکن است علائم مشابهی را تجربه کنید اگر یک عصب به علت فاکتورهایی مثل باریک شدن مسیر عبور، تومور یا بیماری های دیگر تحت فشار باشد.
آسیب های شدید اعصاب محیطی ممکن است باعث از دست دادن کامل احساس نسبت به محدوده ای که عصب آسیب دیده است، شود.
مهم است که هنگام وقوع آسیب اعصاب محیطی، در اسرع وقت مراقبت پزشکی انجام شود زیرا گاهی اوقات بافت عصب می تواند ترمیم شود.
در برخی موارد، تشخیص و درمان زودهنگام می تواند از مشکلات و آسیب های دائمی جلوگیری کند.
تشخیص آسیب عصب محیطی
پزشک پیشینه پزشکی را مرور خواهد کرد، در مورد هرگونه تصادف یا جراحی پیشین سوال خواهد کرد، و در مورد علائم گفتگو خواهد کرد.
پزشک همچنین یک آزمون فیزیکی و نورولوژیکی انجام خواهد داد.
اگر آزمون نورولوژیکی، نشانه هایی از یک آسیب عصبی نشان دهد، پزشک ممکن است تست های تشخیصی را توصیه کند که ممکن است شامل موارد زیر باشد:
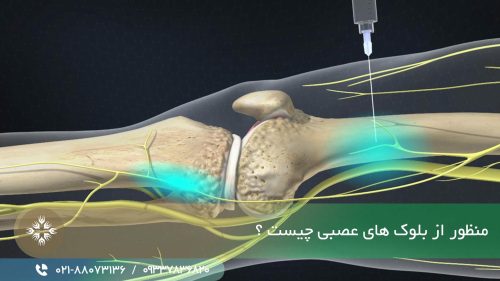
- الکترومایوگرافی (EMG). در EMG، یک الکترود با سوزن نازک که درون ماهیچه تعبیه شده است، فعالیت الکتریکی ماهیچه را در حالت استراحت و در حرکت ضبط می کند. فعالیت ماهیچه ای کاهشی می تواند نشانه آسیب عصبی باشد.
- مطالعه هدایت عصبی. الکترودهایی که در دو نقطه متفاوت درون بدن قرار گرفته اند، کیفیت عبور سیگنال های الکتریکی از اعصاب را اندازه گیری می کنند.
- تصویربرداری رزونانس مغناطیسی (MRI). در MRI از آهنرباهای قوی و امواج رادیویی برای تولید تصاویر با جزئیات از اعصابی که ممکن است آسیب دیده باشند و ناحیه تحت تاثیر استفاده می کند.
بیشتر بخوانید: تست نوار عصب و عضله یا EMG چیست؟
درمان مشکل در اعصاب محیطی
اگر عصب آسیب دیده باشد ولی به دو نیم تقسیم نشده باشد، تیم درمانی ارزیابی خواهد کرد که عصب در حال ترمیم است یا نه.
1. اگر عصب به درستی در حال ترمیم باشد، ممکن است نیازی به جراحی نداشته باشید. ممکن است نیاز داشته باشید ناحیه تحت تاثیر را تا زمان ترمیم استراحت دهید.
اعصاب به آرامی بهبود می یابند و بهبود حداکثری ممکن است چندین ماه یا چند سال زمان ببرد
2. اگر عارضه به خاطر عارضه پزشکی دیگری است، پزشک عارضه زمینه ای را درمان خواهد کرد.
3. بسته به نوع و شدت آسیب عصبی، ممکن است به داروهایی مثل اسپرین یا ایبوپروفن نیاز داشته باشید تا درد را تسکین دهید.
در برخی موارد، ممکن است به تزریق کورتیکواسترویید برای تسکین درد نیاز داشته باشید.
ممکن است پزشک درمان فیزیکی را برای جلوگیری از سفتی و بازگرداندن عملکرد توصیه کند.
جراحی
اگر یکی از اعصاب محیطی نتواند به درستی ترمیم شود، جراح می تواند از الکترومایوگرافی در اتاق عمل استفاده کند تا بهبود اعصاب آسیب دیده را ارزیابی کند.
انجام تست نوار عصب و عضله مستقیما روی عصب، دقیق تر و قابل اعتماد تر از انجام تست از روی پوست است.
گاهی قسمتی از یک عصب کاملا بریده شده یا بیش از آن آسیب دیده است که قابل ترمیم باشد.
جراح می تواند بخش آسیب دیده را جدا کند و پایانه های عصبی سالم را متصل کند (ترمیم عصب) یا قطعه ای از عصب که از قسمت دیگری از بدن برداشته شده است را ایمپلنت کند (پیوند عصب).
این اقدامات می تواند به اعصاب کمک کند دوباره رشد کنند.
گاهی جراح می تواند عصب در حال فعالیت دیگری را قرض بگیرد تا کمک کند یک عصب آسیب دیده فعالیت کند (انتقال عصب).
اگر یک آسیب عصبی شدید به خصوص داشته باشید یا آسیبی که برای مدتی طولانی درمان نشده است، ممکن است پزشک جراحی را پیشنهاد دهد تا عملکرد ماهیچه های حیاتی با انتقال تاندون ها از یک ماهیچه به دیگری بازگردد.
احیاء عملکرد
برخی درمان ها می توانند به بازگرداندن عملکرد به ماهیچه های تحت تاثیر کمک کند.
آتل یا چوب شکسته بندی. این ابزارها به نگاه داشتن عضو، انگشتان، دست یا پای تحت تاثیر در جایگاه مناسب برای بهبود عملکرد ماهیچه کمک می کنند.
محرک الکتریکی. محرک ها می توانند ماهیچه ای را که به کمک یک عصب آسیب دیده فعالیت می کرده است را حین رشد دوباره عصب، فعال کنند.
اگرچه، این درمان ممکن است برای همه موثر نباشد. پزشک در مورد تحریک الکتریکی گفتگو خواهد کرد، اگر این کار یکی از گزینه ها باشد.
کار درمانی و فیزیوتراپی. درمان شامل حرکات و ورزش های به خصوصی است برای اینکه ماهیچه ها و مفاصل تحت تاثیر، فعال باقی بمانند.
فیزیوتراپی می تواند از سفتی جلوگیری کند و به بازگرداندن عملکرد و احساس کمک کند.
ورزش. ورزش می تواند به بهبود استحکام ماهیچه ای، حفظ میدان حرکتی و کاهش گرفتگی عضلانی کمک کند.
بیشتر بخوانید: 8 نشانه احتمال ابتلا به آسیب عصبی
در صورتی که با مشکل آسیب عصب محیطی مواجه شده اید و نیازمند تشخیص و درمان آن را دارید کلینیک یادمان در سعادت آباد در خدمت شماست.
دکتر بابک جلالیان متخصص مغز و اعصاب می تواند بهترین راهکارهای ارزیابی و درمان را به شما پیشنهاد دهد. برای دریافت نوبت با ما تماس بگیرید.
تلفن ثابت
تلفن همراه
آدرس:
تهران، شهرک غرب، بلوار فرحزادی، دویست متر بالاتر از بلوار دادمان، کوچه ناخدا محتاج، انتهای بن بست، پلاک یک، طبقه یک